無痛分娩
- HOME
- 無痛分娩
おおしおウィメンズクリニックの無痛分娩とは?
24時間・365日対応の無痛分娩
-
- 当院では24時間無痛分娩を実施しています。
多くの産院が計画出産でないと麻酔できません。当院では夜間や休日に陣痛・破水があった場合も無痛分娩を実施することができます
-
- 計画無痛も実施しています。
- 自然分娩から切り替えも可能です。
自然分娩を希望して分娩進行中に無痛分娩を希望された場合も対応可能です。
無痛分娩とは

無痛分娩とは
無痛分娩とは、麻酔薬を使用して陣痛の痛みを和らげながら出産する方法のことです。「無痛」という名前から痛みが全くないイメージが湧きますが、当院では分娩時にいきみが可能な程度にとどめます。張りはありますが痛みはない状態です。
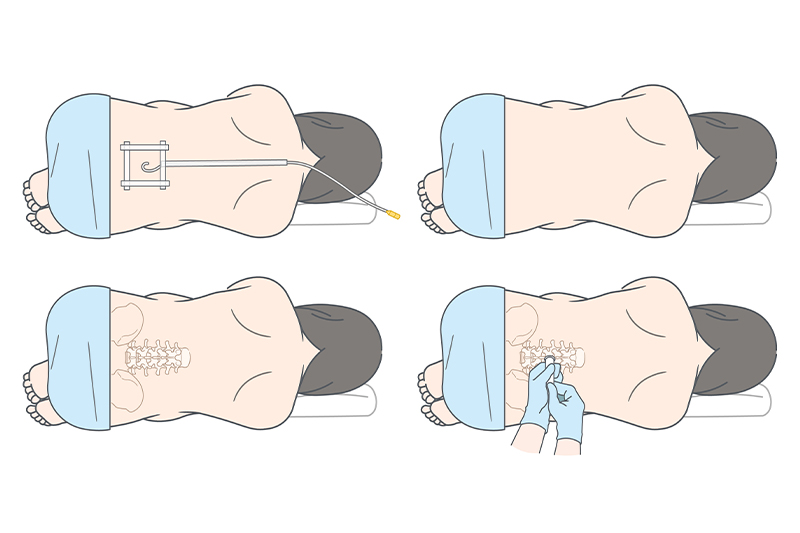
無痛分娩の方法
現在当院では無痛分娩の方法として「硬膜外麻酔」という麻酔方法を主体としております。この方法は背中から脊髄の外側にある硬膜外腔(こうまくがいくう)というスペースに専用のやわらかいカテーテルというチューブを入れて、局所麻酔薬と微量の医療用麻薬を併用し持続注入します。産婦さまの痛み感覚に応じて「痛み」を麻酔科専門医がコントロールするという方法です。使う薬剤は妊婦さまの陣痛に応じて投与しております。
無痛分娩のメリット
- お産の痛みが軽減できる
- 疲労が少ない
- 心臓や肺の悪い妊婦さんの負担軽減
24時間対応の無痛分娩とは
無痛分娩を24時間365日の体制で実施しているため、陣痛・破水が起こってから硬膜外麻酔を行います(⇔計画無痛分娩)。自然に起きた陣痛は、促進剤を使用した陣痛に比べて分娩をうまく進めてくれることが多い傾向があります。麻酔薬を使用すると痛みが和らいでリラックスしている中で分娩が進行します。体力を温存できるので分娩台でいきむ事ができ、自分で産めたと実感があるお産ができます。自然分娩のような疲労感がないため、お産後の回復も比較的早い傾向にあります。
日本は24時間の無痛分娩に対応している体制が整っている施設は多くなく、計画分娩で行うことが多いです。現在の日本では、限られた曜日や時間帯にしかできない施設も多くあります。自然に陣痛が来て、硬膜外無痛分娩を行えればよいのですが、その日のその時間は無痛分娩の体制が整っていないという場合があるのです。
当クリニックでは開院以来10年以上無痛分娩を実施している実績があります。全分娩数の約40%で実施しています。
※下部実績表を参照
計画無痛分娩
「計画分娩」とは、自然陣痛を待たずに分娩の日程をあらかじめ計画的に決めて、薬や器具を使用して陣痛を起こしていくことです。日程を決めることにメリットを感じるかもしれませんが、必ずしも希望した日に分娩に至るように誘発できるわけではないというデメリットもあります。
当院でも医学的適応や事情等がある場合は、計画無痛分娩を行う場合もあります。
初産の方は出産の開始兆候がないまま計画無痛を実施してしまうと上手く進行しない場合も多くあり、帝王切開になりやすかったり分娩後の出血量の増加につながることがわかっています。そのため、当院では原則的に陣痛や破水等があってからの無痛分娩をお勧めしています。
無痛分娩の費用
無痛分娩を希望された場合、別途料金が分娩費用に加算されます。無痛分娩で時間外・休日・深夜に分娩管理を行った場合は加算されます。また、入院時に自然を希望して分娩進行中に無痛に切り替えた場合は、緊急の対応費用としてさらに加算されます。無痛分娩の麻酔は自費診療となります。
JALA・無痛分娩関係学会・団体連絡協議会の当クリニックのページ
https://www.jalasite.org/hp/10081.html
無痛分娩の流れ
STEP01
入院
陣痛・破水があれば24時間いつでも連絡をしていただき、電話で指示があれば受診して頂きます。内診・問診を行い分娩監視装置をつけ分娩が開始しているか検査・診察をします。
※計画無痛分娩は医学的適応がある場合に行います。計画入院が必要な場合は、外来診察時にお腹の張りや内診で子宮頚管の熟化を確認して誘発分娩の日程を決めます。分娩までに数日かかることもあります。
陣痛が開始していたり誘発分娩を実施する場合は、麻酔を注入するための「カテーテル」というチューブを背中に挿入します。
カテーテルが挿入された後、テストの麻酔薬を使用して効果を確認します。
STEP02
陣痛室
赤ちゃんの状態やお産の進み具合を確認しながら、医師が麻酔薬を使用していきます。陣痛の痛みはなくなり、お腹の張りが分かる程度に調節していきます。
赤ちゃんの心拍や陣痛の強さを分娩監視装置で確認しながら子宮口が全開大するのを待ちます。陣痛が微弱になる場合は陣痛促進剤を使用します。
STEP03
分娩室
子宮口が全開大になるか近い状態であれば分娩室に入室します。赤ちゃんが下降してくると痛みの場所が変わってくるため、痛みを感じるようであれば麻酔を追加していきます。
痛みは取れていても足を動かすことはできるため、分娩時にいきむことが可能です。子宮口全開大になったら分娩台でいきんでいきます。赤ちゃんの状態が悪かったり、いきんでも頭が出てこない場合は吸引分娩もしくは帝王切開となります。
無痛分娩の場合、会陰切開や会陰縫合が必要となった際もその痛みを感じることはほとんどありません。
麻酔方法について
硬膜外麻酔
出産に伴う痛みは、子宮の収縮や産道の広がりによる痛みで、背中にある脊髄の神経を通って脳に伝えられます。硬膜外麻酔とは、カーテルと呼ばれる細く柔らかいチューブを腰の脊髄に入れて、そこから麻酔薬を注入することです。赤ちゃんが生まれてくるまで、このチューブから続けて麻酔薬を注入していくので、途中で麻酔がきれてしまうことはありません。硬膜を通って麻酔薬が作用することで、腰から下の感覚が鈍くなりますが、足を動かしたりすることはできます。薬の影響は少なく、胎盤を通って赤ちゃんに届くことがほとんどないため多くの国で選択されている方法になっています。
副作用について
足の感覚が鈍くなる、力が入りにくい
硬膜下麻酔で麻酔薬を注入する背中の神経には、足の感覚や神経をつかさどる神経があります。したがって、出産の痛みを鈍らせると同時に、足の力も鈍くなることがあります。
低血圧になる
背中の神経には、血管の緊張を調節し、血圧を調節する神経もあります。したがって、麻酔によって、血管の緊張がとれ、血圧が低くなります。医師が注意深く確認し、血圧が低くなりすぎる場合は適切な処置をしていきます。
体温が上がる
硬膜外麻酔を使用した人は、体温が高くなると言われています。
かゆみを感じる
硬膜外麻酔と医療用麻酔の組み合わせによって、かゆみを感じる方もいます。
リスクについて
無痛分娩が赤ちゃんに大きな影響を与えることはほぼないという研究結果があります。無痛分娩で生まれた赤ちゃんは、出産直後のアプガー指数(赤ちゃんの心拍数、呼吸状態、皮膚の色、反射などを点数化したテスト)でも正常な反応で、母体の血液検査でも同じく正常で、悪影響は認められませんでした。
分娩(自然分娩・帝王切開)
自然分娩(経膣分娩)
自然分娩は、日本で一番多い分娩方法で、ほとんどの産婦人科が自然分娩を行っています。当院でも自然分娩でのお産を実施しています。
自然分娩とは一般的に自然の流れに逆らわず行うお産のことで、経膣分娩(けいちつぶんべん)や自然分娩のことを総称して言います。
帝王切開
帝王切開とは、妊娠や出産時になんらかの問題で経膣分娩が難しいと医師が判断した場合に選択される分娩方法です。
帝王切開には種類が2種類あります。
① 予定帝王切開
妊娠中の経過をみながら、経膣分娩より帝王切開での分娩が、安全であると医師が判断した場合に、出産の手術を行う日程を決めて行うものが、予定帝王切開といいます。
- 予定帝王切開を行うケース
-
- 逆子
- 多胎妊娠…双子や三つ子を妊娠している場合
- 児頭骨盤不均衡(じとう こつばん ふきんこう)…赤ちゃんの頭がお母さんのこつばんより大きい場合。また、骨盤の形に問題がある場合。
- 前置胎盤…胎盤が子宮の出口を塞いでいる状態
- 子宮筋腫…子宮にできる良性の腫瘍のことです。位置や大きさによって帝王切開を行います。
- 高齢出産
② 緊急帝王切開
経膣分娩を予定していたけれど、分娩中の緊急事態で帝王切開が必要になった場合に行う帝王切開のことを言います。
- 胎児機能不全…分娩中に起きる合併症で、へその緒が圧迫されたり、胎盤機能が低下したりして、赤ちゃんに酸素が十分に送れない場合、すぐに赤ちゃんを取り出さなければいけません。
- 常位胎盤早期剥離(じょういたいばんそうきはくり)…赤ちゃんが生まれる前に胎盤がはがれ、子宮内に大量の出血が起きた場合。
- 分娩停止…子宮の収縮力が弱く(微弱陣痛)、陣痛促進剤で陣痛を強くしても効果が少なく分娩に至ることが難しい場合。赤ちゃんの頭の向きが悪く経腟分娩が難しいと判断した場合。
- 妊娠高血圧症候群…高血圧、あるいは高血圧に尿タンパクを伴う状態。
その他
LDR
LDRとは、L=Labor(陣痛)、D=Delivery(分娩)、R=Recovery(回復室)の頭文で、一般的な出産は、陣痛、分娩、回復は別々の部屋で行われていることが多いです。この、LDRはこれらの施術を同じ部屋で行う出産方法のことです。入院してベッドやソファーがある病室で過ごし、陣痛の期間もそこで過ごします。
いよいよ分娩となったら、ベッドが分娩台に変わり、移動することなくその部屋で出産が行えるのです。出産を終えた後は、2時間程その部屋で過ごし、休んでから病室に移動します。陣痛や分娩直後の移動を少なくし、負担を軽減することで、回復を早めるメリットがあります。
当院のLDR室を使用する場合は1万円の追加料金がかかります。また、LDR室を希望され使用していても、処置や観察が必要となり分娩室への移動が必要と判断された場合は分娩室で分娩となる場合もあります。
当クリニックの無痛分娩の実績
当クリニックの過去10年間の無痛分娩の件数と分娩率の推移は下記となります。
| 平成26年 | 平成27年 | 平成28年 | 平成29年 | 平成30年 | 平成31年・令和元年 | 令和2年 | 令和3年 | 令和4年 | 令和5年 | |
|---|---|---|---|---|---|---|---|---|---|---|
| 全分娩件数 | 467 | 367 | 401 | 312 | 349 | 313 | 330 | 316 | 361 | 378 |
| うち無痛分娩件数 | 163 34.9% |
131 35.7% |
163 40.6% |
138 44.2% |
113 32.4% |
133 42.5% |
146 44.2% |
171 54.1% |
209 57.9% |
198 52.38% |
| 令和5年 | 1月 | 2月 | 3月 | 4月 | 5月 | 6月 | |
|---|---|---|---|---|---|---|---|
| 分娩件数 | 33 | 21 | 25 | 35 | 31 | 29 | |
| うち無痛分娩件数 | 16 48.48% |
11 52.38% |
15 60.00% |
16 45.71% |
19 61.29% |
14 48.28% |
|
| 令和5年 | 7月 | 8月 | 9月 | 10月 | 11月 | 12月 | 計 |
| 分娩件数 | 39 | 38 | 39 | 33 | 27 | 28 | 378 |
| うち無痛分娩件数 | 23 58.97% |
16 42.11% |
23 58.97% |
14 42.42% |
13 48.15% |
18 64.29% |
198 52.38% |
| 令和4年 | 1月 | 2月 | 3月 | 4月 | 5月 | 6月 | |
|---|---|---|---|---|---|---|---|
| 分娩件数 | 32 | 22 | 29 | 28 | 27 | 35 | |
| うち無痛分娩件数 | 22 68.8% |
11 50.0% |
20 69.0% |
19 67.9% |
19 70.4% |
16 45.7% |
|
| 令和4年 | 7月 | 8月 | 9月 | 10月 | 11月 | 12月 | 計 |
| 分娩件数 | 27 | 35 | 33 | 28 | 32 | 33 | 361 |
| うち無痛分娩件数 | 18 66.7% |
20 57.1% |
15 45.5% |
15 53.6% |
19 59.4% |
15 45.5% |
209 57.9% |
| 令和3年 | 1月 | 2月 | 3月 | 4月 | 5月 | 6月 | |
|---|---|---|---|---|---|---|---|
| 分娩件数 | 21 | 23 | 23 | 24 | 31 | 19 | |
| うち無痛分娩件数 | 9 42.9% |
15 65.2% |
10 43.5% |
13 54.2% |
11 35.5% |
9 47.4% |
|
| 令和3年 | 7月 | 8月 | 9月 | 10月 | 11月 | 12月 | 計 |
| 分娩件数 | 30 | 24 | 33 | 29 | 38 | 21 | 316 |
| うち無痛分娩件数 | 13 43.3% |
10 41.7% |
18 54.5% |
20 69.0% |
26 68.4% |
17 81.0% |
171 54.1% |
| 令和2年 | 1月 | 2月 | 3月 | 4月 | 5月 | 6月 | |
|---|---|---|---|---|---|---|---|
| 分娩件数 | 35 | 24 | 20 | 20 | 25 | 20 | |
| うち無痛分娩件数 | 20 57.1% |
14 58.3% |
9 45.0% |
7 35.0% |
8 32.0% |
7 35.0% |
|
| 令和2年 | 7月 | 8月 | 9月 | 10月 | 11月 | 12月 | 計 |
| 分娩件数 | 22 | 24 | 35 | 39 | 29 | 37 | 330 |
| うち無痛分娩件数 | 10 45.5% |
7 29.2% |
17 48.6% |
11 28.2% |
17 58.6% |
19 51.4% |
146 44.2% |
| 平成31年・令和元年 | 1月 | 2月 | 3月 | 4月 | 5月 | 6月 | |
|---|---|---|---|---|---|---|---|
| 分娩件数 | 22 | 19 | 22 | 33 | 22 | 29 | |
| うち無痛分娩件数 | 11 50.0% |
11 57.9% |
12 54.5% |
12 36.4% |
11 50.0% |
6 20.7% |
|
| 平成31年・令和元年 | 7月 | 8月 | 9月 | 10月 | 11月 | 12月 | 計 |
| 分娩件数 | 25 | 40 | 27 | 30 | 23 | 21 | 313 |
| うち無痛分娩件数 | 10 40.0% |
17 42.5% |
13 48.1% |
14 46.7% |
9 39.1% |
7 33.3% |
133 42.5% |
| 平成30年 | 1月 | 2月 | 3月 | 4月 | 5月 | 6月 | |
|---|---|---|---|---|---|---|---|
| 分娩件数 | 23 | 27 | 23 | 28 | 36 | 26 | |
| うち無痛分娩件数 | 9 39.1% |
6 22.2% |
7 30.4% |
9 32.1% |
10 27.8% |
11 42.3% |
|
| 平成30年 | 7月 | 8月 | 9月 | 10月 | 11月 | 12月 | 計 |
| 分娩件数 | 41 | 25 | 31 | 25 | 35 | 29 | 349 |
| うち無痛分娩件数 | 14 34.1% |
6 24.0% |
10 32.3% |
6 24.0% |
13 37.1% |
12 41.4% |
113 32.4% |
| 平成29年 | 1月 | 2月 | 3月 | 4月 | 5月 | 6月 | |
|---|---|---|---|---|---|---|---|
| 分娩件数 | 17 | 21 | 22 | 26 | 26 | 30 | |
| うち無痛分娩件数 | 8 47.1% |
6 28.6% |
16 72.7% |
26 50.0% |
26 50.0% |
30 60.0% |
|
| 平成29年 | 7月 | 8月 | 9月 | 10月 | 11月 | 12月 | 計 |
| 分娩件数 | 35 | 9 | 36 | 28 | 27 | 35 | 312 |
| うち無痛分娩件数 | 15 42.9% |
5 55.6% |
18 50.0% |
9 32.1% |
4 14.8% |
13 37.1% |
138 44.2% |
| 平成28年 | 1月 | 2月 | 3月 | 4月 | 5月 | 6月 | |
|---|---|---|---|---|---|---|---|
| 分娩件数 | 33 | 29 | 30 | 34 | 30 | 35 | |
| うち無痛分娩件数 | 11 33.3% |
9 31.0% |
14 46.7% |
16 47.1% |
9 30.0% |
12 34.3% |
|
| 平成28年 | 7月 | 8月 | 9月 | 10月 | 11月 | 12月 | 計 |
| 分娩件数 | 35 | 33 | 35 | 37 | 41 | 29 | 401 |
| うち無痛分娩件数 | 16 45.7% |
14 42.4% |
10 28.6% |
20 54.1% |
22 53.7% |
10 34.5% |
163 40.6% |
| 平成27年 | 1月 | 2月 | 3月 | 4月 | 5月 | 6月 | |
|---|---|---|---|---|---|---|---|
| 分娩件数 | 32 | 26 | 28 | 28 | 24 | 28 | |
| うち無痛分娩件数 | 11 34.4% |
8 30.8% |
17 60.7% |
15 53.6% |
7 29.2% |
7 25.0% |
|
| 平成27年 | 7月 | 8月 | 9月 | 10月 | 11月 | 12月 | 計 |
| 分娩件数 | 38 | 33 | 41 | 36 | 28 | 25 | 367 |
| うち無痛分娩件数 | 17 44.7% |
13 39.4% |
11 26.8% |
6 16.7% |
10 35.7% |
9 36.0% |
131 35.7% |
| 平成26年 | 1月 | 2月 | 3月 | 4月 | 5月 | 6月 | |
|---|---|---|---|---|---|---|---|
| 分娩件数 | 41 | 39 | 33 | 42 | 40 | 48 | |
| うち無痛分娩件数 | 11 26.8% |
9 23.1% |
11 33.3% |
17 40.5% |
15 37.5% |
17 35.4% |
|
| 平成26年 | 7月 | 8月 | 9月 | 10月 | 11月 | 12月 | 計 |
| 分娩件数 | 45 | 41 | 47 | 32 | 24 | 35 | 467 |
| うち無痛分娩件数 | 23 51.1% |
12 29.3% |
13 27.7% |
13 40.6% |
6 25.0% |
16 45.7% |
163 34.9% |


